Галотерапия в комплексном лечении больных с патологией органов дыхания в условиях поликлиники
Недостаточная эффективность медикаментозной терапии заболеваний органов дыхания предопределила необходимость разработки немедикаментозных методов лечения, позволяющих повысить эффективность лечения больных с данной патологией, уменьшить медикаментозную нагрузку и активизировать собственные защитные механизмы организма.
Одним из перспективных методов немедикаментозной терапии является галотерапия (ГТ), разработанная на основе спелеотерапии – лечения в условиях микроклимата соляных шахт. В практическом здравоохранении методика ГТ начала применяться с середины 80-х годов. Процедуры проводятся в специально оборудованных помещениях – галокамерах, где создаются оптимальные температура – 18-240С, влажность – 40-60%, гипоаллергенная и гипобактериальная воздушная среда с параметрами, заимствованными из спелеотерапии.
Основной лечебный фактор галотерапии – контролируемая аэродисперсная среда, насыщенная сухим высокодисперсным аэрозолем хлорида натрия в концентрации от 0,5 до 9 мг/м³ и размером частиц 1-5 мкм. Дисперсность частиц является оптимальной для проникновения аэрозоля во все отделы дыхательных путей. Сухой аэрозоль хлорида натрия имеет значительную величину отрицательного объёмного заряда частиц. Внутренние поверхности воздухоносных путей несут слабо положительный электрический заряд. Отрицательно заряженные частицы аэрозоля хлорида натрия, двигаясь в просвете респираторного тракта, оседают более интенсивно по сравнению с нейтральными частицами. Кроме того, отрицательный заряд увеличивает стабильность аэрозоля. Таким образом, действие сухого аэрозоля оказывается эффективнее влажного.
По современным представлениям, механизм воздействия аэрозоля хлорида натрия на дыхательные пути включает ряд компонентов:
- Стимуляцию реакции альвеолярных макрофагов, способствующую увеличению фагоцитирующих элементов и усилению их активности и оказывающую тем самым бактерицидное и бактериостатическое действие на микрофлору дыхательных путей;
- Улучшение реологических свойств бронхиального содержимого, способствуя тем самым нормализации мукоцилиарного клиренса, нарушение которого, как известно, является одним из патогенетических механизмов обструктивных заболеваний лёгких;
- Нормализацию функции реснитчатого эпителия бронхов;
- Улучшение дренажной функции дыхательных путей, облегчение отхождения мокроты, снижение её вязкости, облегчение кашлевого механизма.
Показаниями к ГТ являются:
- Острые заболевания органов дыхания с затяжным течением и хронические неспецифические заболевания лёгких в фазе затухающего и вялотекущего обострения:
- острый бронхит (более 2 недель),
- рецидивирующий бронхит,
- хронический необструктивный и обструктивный бронхит,
- бронхиальная астма лёгкой и средней тяжести,
- бронхоэктатическая болезнь,
- муковисцидоз,
- трахеобронхиальная дискинезия;
- Заболевания ЛОР-органов:
- вазомоторные и аллергические риносинусопатии,
- хронический риносинусит,
- хронический фарингит,
- острый и хронический тубоотиты.
С целью профилактики хронических неспецифических заболеваний лёгких галотерапия проводится лицам с частыми острыми респираторными заболеваниями, гриппом; повторными острыми бронхитами и пневмониями; хроническими заболеваниями верхних дыхательных путей; поллинозом; кашлем, связанным с влиянием производственных поллютантов и курением.
Преимущества использования галокамеры в поликлинических условиях, на наш взгляд, состоят в следующем:
- возможность лечения больных без отрыва от производства – без больничного листа;
- отсутствие ограничения курса жёсткими временными рамками пребывания в стационаре;
- комфортность процедур, позволяющая проводить длительные курсы лечения с постепенно накапливающимся положительным эффектом;
- психоэмоциональный комфорт для пациента – нахождение больного в домашних условиях;
- отсутствие необходимости периода адаптации от стационара к повседневной жизни;
- экономически эффект – разгрузка стационаров и реабилитационных центров.
Материал и методы исследования
С сентября 1997 года по октябрь 1998 года лечебное действие галокамеры в условиях поликлиники ЦКБ изучено у 238 пациентов с различной патологией органов дыхания и степенью выраженности функциональных нарушений.
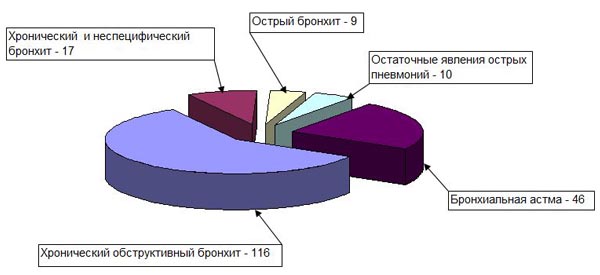
Группа пациентов с лёгочной патологией включала 198 человек, из них: с бронхиальной астмой – 46 больных (в том числе с инфекционно-аллергической формой – 19, атопической – 10, смешанной – 17); с хроническим обструктивным бронхитом – 116 больных; с хроническим неспецифическим бронхитом – 17; с острым бронхитом затяжного и рецидивирующего течения – 9; с остаточными явлениями острых пневмоний – 10 больных (рис. 1).
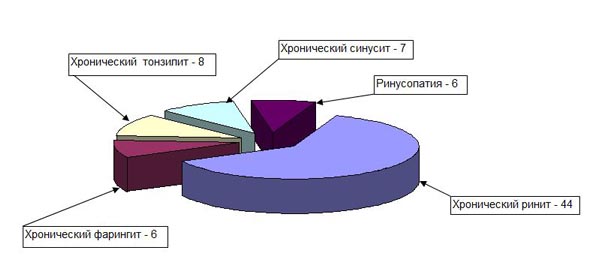
Патология ЛОР-органов встречалась у 71 пациента. Среди них хронический ринит (в том числе вазомоторный) диагностировали у 44 пациентов, хронический фарингит – у 6, хронический тонзиллит – у 8, хронический синусит – у 7, риносинусопатии – у 6 (рис. 2). У 58 больных наблюдалась сочетанная патология лёгких и ЛОР-органов. Кроме того, 16 больным курсы галотерапии проводились с целью профилактики частых ОРВИ, поллинозов, хронических заболеваний верхних дыхательных путей.
Отбор пациентов проводился пульмонологом, аллергологом, отоларингологом.
Курс лечения состоял из 15-20 ежедневных сеансов на фоне поддерживающей медикаментозной терапии. Другие физические факторы не применялись.
Кратность осмотров врачом-физиотерапевтом определялась состоянием пациента. Минимальный обязательный объём – перед началом лечения, на 5-й, 10-й, 15-й процедуре и в конце курса галотерапии.
Для контроля состояния пациентов и оценки клинической эффективности галотерапии нами была разработана специальная индивидуальная карта, в которой отражалась динамика патологических клинических симптомов заболеваний: эффективность кашля, количество и характер мокроты, число и интенсивность приступов экспираторной отдышки, состояние носового дыхания. Оценивались также динамика общего состояния пациентов, их психоэмоциональный статус.
Сдвиги аускультативной картины в лёгких, кратность применения ингаляторов, а также состояние функции внешнего дыхания отслеживались врачом-пульмонологом.
Эффективность проводимого курса галотерапии оценивалась по общепринятым градациям: значительно улучшение, улучшение, без динамики, ухудшение.
Перед началом лечения у всех больных уточнялись фаза заболевания, степень активности воспалительного процесса и нарушения бронхиальной проходимости, наличие очагов инфекции. Для этого оценивались физикальные данные больных: пульс, артериальное давление, степень нарушения носового дыхания, частота дыхательных движений, наличие одышки, кашля, количество мокроты, частота приступов удушья. Также проводились необходимые лабораторные и инструментальные исследования: клинический анализ крови, рентгенография органов грудной клетки или придаточных пазух носа (в зависимости от показаний), определение функции внешнего дыхания, электрокардиография.
Галотерапия осуществлялась в специально оборудованном помещении – галокамере со стабильной относительной влажностью воздуха (40-60%) и постоянной температурой среды (18-240С). Эти параметры определяли комфортные условия для пациентов и способствовали поддержанию стабильной аэрозольной среды, которая создавалась галогенератором – аппаратом сухой аэрозольтерапии АСА-01.3 производства АОЗТ «Аэромед» (г. Санкт-Петербург). Воздействие проводилось во II режиме, который предусматривал концентрацию высокодисперсного аэрозоля хлорида натрия 1,0-3,0 мг/м³. Длительность сеанса – 60 минут.
Результаты исследования и их обсуждение
Начинания с 1-4-го сеанса галотерапии, 86% больных с патологией лёгких отмечали улучшение самочувствия, уменьшение экспираторного диспноэ и приступов удушья, увеличение количества мокроты, которая становилась менее вязкой и отделялась значительно легче.
После курса галотерапии клиническое улучшение наступило у 189 больных, что составило 95,5%; из них 38 (19,2%) пациентов закончили курс со значительным улучшением, 151 (76,3%) – с улучшением.
Динамика клинических проявлений у больных с патологией органов дыхания под влиянием галотерапии представлена в таблице.
Таблица
Влияние галотерапии на клиническое проявление заболевания у больных с патологией органов дыхания
| Анализируемые клинические признаки | До лечения | После лечения | |||||
| исчезли | уменьшились | без динамики | |||||
| абс. | абс. | % | абс. | % | абс. | % | |
| Одышка | 76 | 21 | 27,6 | 51 | 67,1 | 4 | 5,2 |
| Кашель | 198 | 42 | 21,3 | 146 | 73,7 | 10 | 5,0 |
| Мокрота | 121 | 21 | 17,4 | 99 | 81,8 | 1 | 0,8 |
| Удушье | 32 | 12 | 37,5 | 18 | 56,3 | 2 | 6,3 |
| Затруднение носового дыхания | 63 | 12 | 19,0 | 48 | 76,2 | 3 | 4,8 |
Как видно из таблицы, в результате курса лечения у пациентов прекращается или значительно уменьшается число и интенсивность приступов удушья и экспираторной одышки, что позволяет снизить или отменить дозу ингаляционных кортикостероидов в том случае, если они были назначены с противовоспалительной целью. Исчезает или уменьшается по интенсивности кашель, количество мокроты уменьшается, она становится слизистой, отделяется значительно легче. Улучшается аускультативная картина в лёгких: дыхание приобретает везикулярный характер, уменьшается количество сухих хрипов. Улучшается общее состояние пациентов: нормализуется сон, проходят недомогание, слабость, потливость, стабилизируется состояние нервной системы.
9 (4,5%) больных с поражением лёгких закончили курс галотерапии с результатом «без динамики». 3 (1,5%) человека – не закончили курс лечения из-за ухудшения на 4-5-й процедуре. Детальный анализ позволил установить, что это были пациенты с выраженными нарушениями функции внешнего дыхания. Клинически ухудшение выражалось в затруднённом отделении мокроты, усилении приступообразного кашля и отдышки, учащении приступов удушья. Подобные проявления можно связать с временным ухудшением бронхиального дренажа в результате гиперсекреции слизи и закупоркой просвета крупных бронхов её сгустками, выделяющимися из бронхов мелкого калибра, а также изменениями реологических свойств бронхиального содержимого в связи с поступлением застойного секрета. Таким больным была назначена дополнительная медикаментозная терапия: отхаркивающие средства, бронхолитики.
В группе больных с ЛОР-патологией со значительным улучшением и улучшением закончили курс галотерапии 12 (16,9%) и 55 (77,5%) больных соответственно, что выражалось в уменьшении или полном исчезновении выделений из носа, в полном купировании приступов чихания, улучшении носового дыхания. Без динамики закончили курс лечения 4 (5,6%) больных.
Ухудшения состояния не наблюдалось. 4 (5,6%) больных прервали курс лечения из-за плохой переносимости галотерапии. У этих пациентов в исходе наблюдались атрофические изменения глотки.
Оценка эффективности галотерапии у 16 больных, получавших лечение с целью профилактики ОРВИ, поллинозов, хронических заболеваний верхних дыхательных путей, из-за отсутствия чётких критериев была затруднена. Тем не менее, детальный анализ историй болезней таких пациентов позволил предположить, что ожидаемое обострение хронического заболевания не возникло или протекало в более лёгкой клинической форме.
Таким образом, достигнутые нами результаты сравнимы с данными других исследователей. Обладая высоким терапевтическим эффектом, галотерапия технически безопасна, побочные действия её минимальны. Галотерапию можно рекомендовать для широкого использования в комплексной реабилитации больных с патологией органов дыхания, в том числе с заболеваниями ЛОР-органов, в условиях поликлиники.
Выводы
Клиническая эффективность галотерапии среди пациентов с патологией органов дыхания составила 95,5%.
Метод галотерапии, обладая высоким терапевтическим эффектом, имеет ряд преимуществ перед другими, в том числе и немедикаментозными методиками: дешевизна, техническая безопасность, комфортность процедур, минимальность побочных явлений, возможность проведения многократных повторных курсов лечения и широкого применения с целью профилактики заболеваний.
Галотерапию рекомендуется включить в комплекс реабилитационных мероприятий для больных с патологией дыхательной системы, а также с целью профилактики респираторных заболеваний, хронических неспецифических заболеваний лёгких.
Е.Н. Сёмочкина, В.П. Сильвестров, В.Н. Суровиков
ЛИТЕРАТУРА
Горбенко Г.П., Дубинская А.В., Степанова Н.Г. и др. // Сб. науч. трудов ВНИЦ Пульмогологии: Новые медицинские технологии в профилактике и лечении заболеваний органов дыхания. / Под ред. Горбенко Т.П. – М., 1990. – С. 17-23.
Корчажкин В.С., Сиротко И.И. // Тезисы и доклады научно-практ. конф. 13 ноября 1997 г.: Возможности и перспеутивы совершенствования диагностики и лечения в клинической практике. – М., 1997. – С. 109-110.
Применение медтехнологии галотерапии в комплексном лечении и реабилитации заболеваний органов дыхания. Методические рекомендации.– М., 1995. – 20 с.
Телятникова Т.В., Тулеева Л.И., Иванова С.А. и др. //Сб. науч. трудов: Клинико-эпидемиологические аспекты проблемы ЧНЗЛ и актуальные вопросы их вторичной профилактики.– М., 1992. – С. 121-125.


 Ваш регион -
Ваш регион - 



 25 июля 2017
25 июля 2017 1802
1802















